استراتيجيات جديدة لتحسين النتائج السريرية لمرض الكلى السكري
Aug 18, 2023
الخلفية: مرض الكلى السكري (DKD)، وهو السبب الأكثر شيوعًا للفشل الكلوي ومرض الكلى في المرحلة النهائية في جميع أنحاء العالم، سوف يتطور لدى ما يقرب من نصف الأشخاص المصابين بداء السكري من النوع 2. مع استمرار تزايد حالات الإصابة بمرض السكري من النوع 2، فإن الكشف المبكر عن مرض السكري من النوع الثاني وإدارته له أهمية سريرية كبيرة.

الجسم الرئيسي: توفر هذه المراجعة تحديثًا سريريًا شاملاً لـ DKD لدى الأشخاص المصابين بداء السكري من النوع 2، مع التركيز بشكل خاص على طرق العلاج الجديدة. إن الاستراتيجيات التقليدية للوقاية من مرض DKD وعلاجه، أي التحكم في نسبة السكر في الدم وإدارة ضغط الدم، لها تأثيرات متواضعة فقط على تقليل انخفاض معدل الترشيح الكبيبي أو التقدم إلىمرض الكلى في المرحلة النهائية. في حين أظهرت تجارب نتائج القلب والأوعية الدموية لـ SGLT-2i تأثيرًا إيجابيًا لـ SGLT-2i على العديد من النقاط النهائية المرتبطة بأمراض الكلى، فإن تأثير GLP-1 RA على نقاط نهاية مرض الكلى بخلاف الانخفاض لا يزال يتعين إنشاء بيلة الألبومين. تثير مضادات مستقبلات القشرانيات المعدنية غير الستيرويدية أيضًا تأثيرات وقائية على القلب والأوعية الدموية والكلى. الاستنتاج: مع هذه العوامل الجديدة والوعد بعوامل إضافية قيد التطوير السريري، سيكون الأطباء أكثر قدرة على تخصيص علاج DKD لدى المرضى الذين يعانون منداء السكري من النوع 2.
الكلمات الدالة:داء السكري من النوع 2, مرض الكلى السكري, عوامل حماية الكلى

خلفية
وفقًا للاتحاد الدولي للسكري، كان هناك 537 مليون بالغ (تتراوح أعمارهم بين 20 و79 عامًا) مصابين بداء السكري في جميع أنحاء العالم في عام 2021، ومن المتوقع أن يرتفع هذا العدد إلى أكثر من 780 مليونًا بحلول عام 2045 [1]. ومن بين هؤلاء، يقدر أن 90-95٪ مصابون بداء السكري من النوع 2 (T2D) [2، 3]. من بين الأشخاص الذين يعانون من مرض السكري من النوع الثاني، سيصاب ما يقرب من نصفهم بمرض الكلى السكري (DKD)، والذي كان يُطلق عليه سابقًا "اعتلال الكلية السكري" [4، 5]. DKD هو السبب الأكثر شيوعًا للفشل الكلوي ومرض الكلى في المرحلة النهائية (ESKD) مما يؤدي إلى الحاجة إلى العلاج ببدائل الكلى (غسيل الكلى أو زرع الأعضاء) في العالم [6، 7]. علاوة على ذلك، يعد DKD سببًا رئيسيًا لأمراض القلب والأوعية الدموية والوفيات الإجمالية لدى مرضى السكري [8، 9]. نظرًا للانتشار المتزايد لمرض T2D، فإن الاكتشاف المبكر والإدارة السليمة لـ DKD له أهمية سريرية كبيرة. توفر هذه المراجعة تحديثًا للفيزيولوجيا المرضية لـ DKD، والمظاهر السريرية، والاكتشافات الحديثة في علاجات DKD.
الفيزيولوجيا المرضية
تساهم المسارات المتعددة التي يحركها مرض السكري بما في ذلك ارتفاع السكر في الدم والاضطرابات الأيضية المرتبطة به والتغيرات الديناميكية الكبيبية والعوامل المسببة للالتهابات والالتهابات في تلف الكلى في DKD [10-13]. غالبًا ما تؤدي هذه المسارات إلى فرط الترشيح الكبيبي المصحوب بتضخم الكبيبات، وتشير الأدلة إلى أن هذا قد يؤدي أيضًا إلى التصلب، خاصة مع ارتفاع ضغط الدم المرضي [11]. السمنة وارتفاع ضغط الدم الجهازي، الشائع بين الأشخاص المصابين بالنوع الثاني من السكري، يؤدي أيضًا إلى تفاقم فرط الترشيح الكبيبي [14]. يعد الداء الزجاجي الشرياني جنبًا إلى جنب مع الالتهاب الأنبوبي الخلالي والتليف من السمات السائدة لـ DKD (الشكلان 1 و 2) [11]. زيادة نفاذية الألبومين، والتي تتميز بمستويات عالية من بيلة الألبومين، تنتج عن الإصابة الكبيبية التدريجية [15]. تتطور بيلة الألبومين عادةً قبل فقدان الترشيح، ولكن قد يحدث أيضًا انخفاض معدل الترشيح الكبيبي (eGFR) دون حدوث بيلة الألبومين في DKD [16-18]. في الأشخاص الذين يعانون من انخفاض في معدل الترشيح الكبيبي بدون بيلة زلالية، تظهر أنسجة الكلى عادةً آفات وعائية بارزة وتليف خلالي [18]. يقدم الجدول 1 وصفًا للنتائج النموذجية لخزعات الآفة الكبيبية الشائعة في DKD.

الاعراض المتلازمة
غالبًا ما يتطور مرض DKD إلى الفشل الكلوي أو يؤدي إلى أحداث القلب والأوعية الدموية التي تسبب الوفاة في حوالي نصف المصابين [11، 20]. ولذلك، فإن الوعي المبكر والكشف والتدخل ضرورية لتحسين النتائج السريرية.
الأدوات التشخيصية والممارسات المخبرية لـ DKD
ارتفاع مستمر في نسبة الألبومين البولي إلى الكرياتينين (UACR، أكبر من أو يساوي 30 ملجم/جم [أكبر من أو يساوي 3 ملجم/مليمول])، و/أو انخفاض مستمر في معدل الترشيح الكبيبي (eGFR)<60 mL/min/1.73m2 ) in a person with diabetes indicates DKD [21]. To qualify as DKD, however, these lesions must be due only to diabetes-related factors [21]. Te American Diabetes Association (ADA) Standards of Medical Care recommends that people with T2D be screened for DKD at their initial diagnosis and annually thereafter [21]. As shown in Fig. 3, there are three categories of albuminuria [22]:
• المرحلة A1، بيلة الألبومين الطبيعية إلى المرتفعة بشكل طفيف:<30 mg/g (<3 mg/mmol) UACR in urine sample
• المرحلة A2، زيادة معتدلة في بيلة الألبومين، بيلة ألبومينية دقيقة: 30-300 ملغم/جم (3-30 ملغم/مليمول) UACR. تحدث أكبر من أو تساوي مرتين، بفاصل 3-6 أشهر [21]. تعتبر بيلة الألبومين منخفضة الدرجة مؤشرا أقل فعالية لتطور المرض من بيلة الألبومين الكبيرة [23]
• Stage A3, severely increased albuminuria, macroalgae minutia: >300 mg/g (>30 ملغم/مليمول) UACR؛ تحدث حلقة أكبر من أو تساوي مرتين، بفارق 3-6 أشهر [21]
The Chronic Kidney Disease Epidemiology Collaboration (CKD-EPI) equation is the most commonly used formula to estimate GFR from serum creatinine. Recently, the American Society of Nephrology and the National Kidney Foundation have made recommendations to use race-agnostic methods excluding race in the equation to diagnose and classify chronic kidney disease as a path toward equitable healthcare [24, 25]. A major development is a new CKD-EPI 2021 eGFR equation. This new equation does not include a term for race, with the intent to increase awareness of chronic kidney disease as well as to encourage more timely detection and therapeutic interventions, for all groups of people. The addition of the serum cystatin-C to the CKD-EPI 2021 eGFR equation improves accuracy and precision [25]. Although the serum cystatin-C test is available in some regions of the world, it is not widely used yet due to costs and lack of assay standardization [26–29]. Albuminuria and decreased eGFR, in both general and high-risk populations, are also associated with increased risks for cardiovascular events and mortality, as well as all-cause mortality [30, 31]. Therefore, as a holistic approach to assessing kidney and cardiovascular risks, these tests should be checked at least twice a year in people with diabetes and UACR >30 mg/g (>3 ملغم/مليمول) و/أو معدل الترشيح الكبيبي (eGFR).<60 mL/min/1.73 m2 [21].
بالإضافة إلى مراقبة تلف الكلى ووظيفتها، يجب على الأشخاص الذين يعانون من مرض السكري من النوع الثاني إجراء اختبار الهيموجلوبين السكري (HbA1c) كل 3-6 أشهر لمراقبة التحكم في نسبة الجلوكوز في الدم [32]. توصي ADA بأن يعمل الأشخاص الذين يعانون من T2D مع طبيبهم لتحديد هدف فردي للتحكم في نسبة السكر في الدم وتجنب نقص السكر في الدم ولكن مع هدف عام لـ HbA1c<7% (53 mmol/mol) [32].
الجدول بالحجم الكامل

1. إدارة التحكم في نسبة السكر في الدم - الهدف HbA1C أقل من أو يساوي 7% (53 مليمول/مول) [32]
2. السيطرة على ضغط الدم - توصي ADA بضغط دم أقل من 140/90 ملم زئبقي للأشخاص المصابين بداء السكري، مع هدف أقل (على سبيل المثال، 130/80 ملم زئبق) قد يكون مفيدًا لأولئك الذين يعانون من بيلة ألبومينية كبيرة [21]. توصي KDIGO بالعلاج لضغط الدم الانقباضي المستهدف البالغ<120 mmHg, as tolerated, in people with chronic kidney disease with or without diabetes, but not those having had a kidney transplant or on dialysis [34]. Measures to control blood pressure should include the use of either: i. Angiotensin-converting enzyme inhibitors (ACEi) or ii. Angiotensin II receptor blockers (ARB) [22]
3. إدارة مستويات الكولسترول – من الناحية المثالية، البروتين الدهني منخفض الكثافة (LDL).<100 mg/dL (2.59 mmol/L), total cholesterol of <150 mg/dL (3.88 mmol/L) i. Statins—used to treat high cholesterol [35, 36]
4. تغييرات نمط الحياة - تقليل الوزن، وزيادة النشاط البدني، والإقلاع عن التدخين [8، 27]

بالإضافة إلى التأثيرات المفيدة للأدوية الخافضة لضغط الدم على تطور DKD [37]، يتم استخدام أنواع أخرى من الأدوية أيضًا لإدارة DKD لدى الأشخاص الذين يعانون من T2D. يسرد الجدول 2 فئات وأمثلة وطرق عمل هذه الأدوية. الإدارة المثلى لجلوكوز الدم هي الخطوة الأولى في منع ظهور DKD. أظهرت كل من مثبطات بروتين نقل الصوديوم والجلوكوز 2 (SGLT2i) ومنبهات مستقبلات الببتيد الشبيه بالجلوكاجون -1 (GLP-1 RA) تأثيرات مفيدة على DKD، مثل تقليل بيلة الألبومين أو انخفاض خطر الإصابة بحالات جديدة من مرض السكري. - بداية بيلة الألبومين، إلى حد كبير خارج نطاق السيطرة على نسبة السكر في الدم [44، 51]. توفر الجداول 3 و4 و5 ملخصات للتجارب السريرية الحديثة للعوامل (SGLT-2i وGLP-1 RA ومضادات مستقبلات القشرانيات المعدنية غير الستيرويدية، MRAs) التي تظهر نتائج واعدة في إدارة DKD.
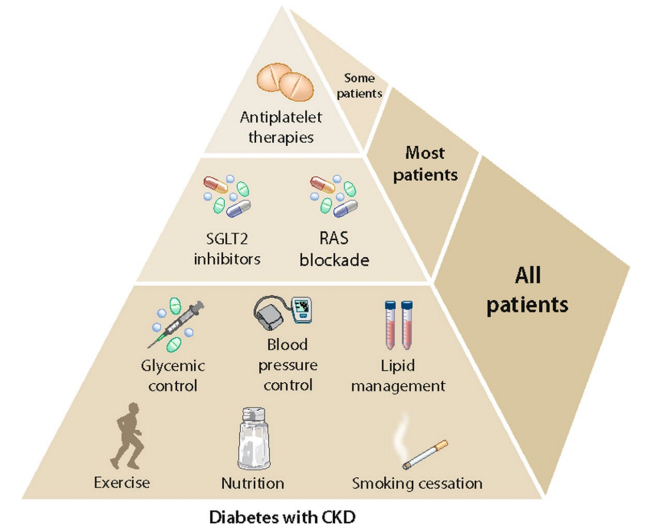
الشكل 4. الاستراتيجيات السريرية لمنع تطور/تقدم مرض الكلى المزمن لدى مرضى السكري. تم تطوير هذا الرقم من قبل أمراض الكلى لتحسين النتائج العالمية (KDIGO) [27] وتم استنساخه بإذن من KDIGO. المختصرات: SGLT2، بروتين نقل الصوديوم والجلوكوز 2؛ RAS، نظام الرينين أنجيوتنسين. كد، مرض الكلى المزمن.
الخدمة الداعمة:
البريد الإلكتروني:wallence.suen@wecistanche.com
واتساب/هاتف:+86 15292862950
محل:
https://www.xjcistanche.com/cistanche-shop






